時には命を落としかねない身近な危険生物「マダニ」。
キャンプや野外活動にはつきものです。
毎年、マダニが原因で命を落とす人数はクマによる犠牲者を大きく超えます。
家の中にいる小さいダニと違い、3~4ミリほどと大きく、森林地帯や草地に生息しています。
そして、草の上で待ち伏せて、近くを通った人や動物に取り付き、血を吸います。
頭部を皮膚に食い込ませるので、一度寄生したらなかなか離れません。
刺された後はかゆみや軽い痛みを感じます。そして危険である理由は、マダニの体内にはウイルスなどの病原体があり、吸血している間に感染してしまう場合があるためです。
マダニが媒介する感染症としては重症熱性血小板減少症候群(SFTS)、日本紅斑熱、Q熱など様々です。
SFTSは有効な治療薬やワクチンが無く、命に関わる重篤な症状をもたらすこともあるため、マダニに咬まれないよう徹底した予防が必要です。

マダニによる感染症
重症熱性血小板減少症候群(SFTS)
「SFTSウイルス」というウイルスによる感染症のことで、マダニに刺されることで感染します。
潜伏機関は6~14日。
発熱や消化器症状(吐き気や腹痛・下痢)など中心に、筋肉痛や神経症状など多彩な症状を生じます。
血小板減少(10万/㎣未満)、白血球減少(4000/㎣未満)があるのが特徴で、他に肝臓の酵素(AST、ALT、LDH)の上昇が認められます。
SFTS届出症例の届出地域(2023年7月31日時点 出典:国立感染症研究所)
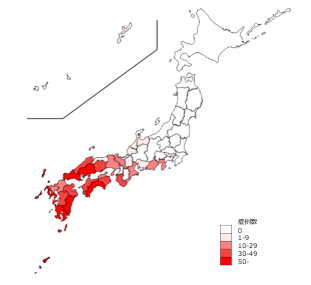
西日本の地域で重症熱性血小板減少症候群(SFTS)の報告が集中しており、注意が必要です。
重症熱性血小板減少症候群(SFTS)は有効な治療薬・ワクチンが存在せず、治療は対症療法しかないため、致死率は10~30%程度と非常に高いのが特徴です。
| 発病年 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 |
| 死亡 | 14 | 16 | 11 | 8 | 8 | 4 | 5 | 5 | 9 | 12 | 5 |
| 生存 | 26 | 45 | 49 | 52 | 82 | 73 | 97 | 70 | 102 | 104 | 90 |
日本紅斑熱
「四類感染症」に指定されるダニを媒介とした「リケッチア(Rickettsia japonica)」による感染症のこと。
潜伏期間は2~8日。
発熱や頭痛・発疹などが生じます。
「発熱」「皮疹」「刺し口」が三徴候として有名です。
致死率は1%未満ですが、死ぬこともありうる怖い病気の1つです。
Q熱
Q熱とは「Query frever=不明熱」に由来する重要な感染症の1つです。
1935年にオーストラリアで原因不明の発熱疾患と思われましたが、のちに「リケッチアの一種(Coxiella burnetii)」による感染症だとわかりました。
Q熱の病態は大まかに急性と慢性の2つに分けられます。
急性型の潜伏期間は一般的には2〜3週間で、感染量が多いと短くなります。
症状は非常に多様であり、最初インフルエンザに似た症状から始まり、肝炎や肺炎・その他の全身症状が中心となります。
急性型の2〜10%は慢性型に移行するといわれており、適切な治療をしないと致死率も高くなります。急性Q熱患者が回復後しばらくして倦怠感、不眠、関節痛などを訴え、数ヶ月〜十数年もの間持続し、慢性疲労症候群と診断される症例が報告されています。
ヒトからヒトへの感染はほとんど起こらないとされています。
マダニから「オズウイルス」感染により死亡。世界で初めて発症確認
2023年6月23日、厚生労働省はマダニが媒介したとみられる「オズウイルス」に感染した茨城県内の70歳代女性が心筋炎で死亡したと発表しました。
マダニが媒介する感染症では、「重症熱性血小板減少症候群(SFTS)」などで死亡例も報告されていますが、オズウイルスのヒトへの感染による発症が確認されたのは世界初とのことです。
女性は2022年夏、 倦怠感や嘔吐、39度の発熱などの症状が出て入院しましたが、約4週間後に心筋炎で死亡。入院時に右脚付け根にマダニがかみついていることが確認されたことから、国立感染症研究所が調査し、オズウイルスが検出されたとのことです。
マダニの種類
マダニは世界中で800種以上も報告されていて、日本でこれまで発見されたのは47種となっています。
公園や河川敷、森林など誰でも訪れるような場所に生息します。
草木の葉の裏側などに密集して潜伏し、そこを通る動物に寄生して吸血します。
以下は、日本国内に生息するマダニの代表的なものです。
フタトゲチマダニ
- 体長 2〜3mm
- 病名 SFTS、日本紅斑熱を媒介
- 感染源 牛、ヒツジ、ヤギ、シカなど
- 時期 4〜10月
- 発生場所 日本全土に分布。放牧牛のほか、多くの哺乳類や鳥類にも寄生

ヤマトマダニ
- 体長 2〜7mm
- 病名 日本紅斑熱、脳炎ウイルスを媒介
- 感染源 げっ歯類
- 時期 4月〜7月
- 発生場所 日本全土に分布

キチマダニ
- 体長 2〜3mm
- 病名 SFTS
- 感染源 野生肉料理を食べて感染
- 時期 4〜11月
- 発生場所 日本全土に分布。主に犬に寄生

タカサゴキララマダニ
- 体長 5~6mm
- 病名 SFTS、オズウイルスを媒介
- 感染源 シカ、イノシシ、ヤギ
- 時期 4〜11月
- 発生場所 日本全土に分布

シュルツェマダニ
- 体長 3〜5mm
- 病名 ライム病
- 感染源 鳥類、げっ歯類
- 発生場所 北海道、東北や本州中部以北の山間部に分布
- 同属のヤマトマダニを南方系と呼ぶのに対し、本種を北方系と呼ぶ

マダニに刺されない対策を
特にマダニの活動が盛んな春から秋にかけては、マダニに刺される危険性が高まります。
草むらや藪など、マダニが多く生息する場所に入る場合には、
・長袖・長ズボン(シャツの裾はズボンの中に、ズボンの裾は靴下や長靴の中に入れる、または登山用スパッツを着用する)
・足を完全に覆う靴(サンダル等は避ける)
・帽子、手袋を着用
・首にタオルを巻く
等、肌の露出を少なくすることが大事です。
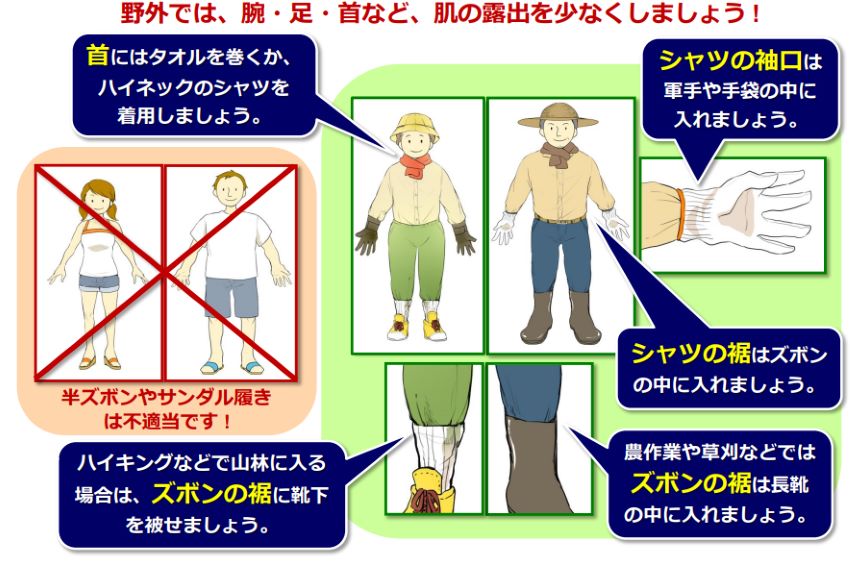
服は、明るい色のもの(マダニを目視で確認しやすいため)がオススメです。
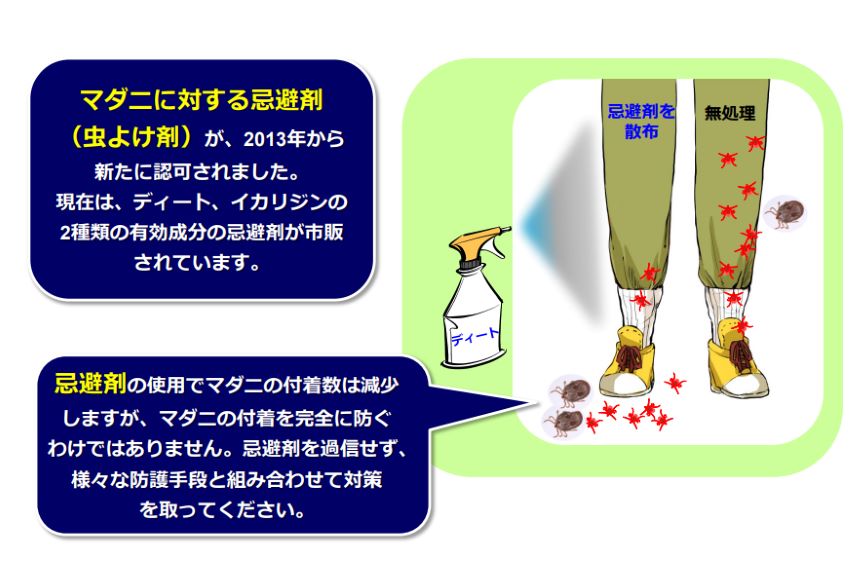
虫除け剤の中には服の上から用いるタイプがあり、補助的な効果があると言われています。
また、屋外活動後は入浴し、マダニに刺されていないか確認しましょう。
特に、わきの下、足の付け根、手首、膝の裏、胸の下、頭部(髪の毛の中)などは入念にチェックしましょう。
マダニに刺された場合
マダニ類の多くは、ヒトや動物に取り付くと、皮膚にしっかりと口器を突き刺し、長時間(数日から、長いものは10日間以上)吸血しますが、刺されたことに気がつかない場合も多いと言われています。
吸血中のマダニに気が付いた際、無理に引き抜こうとするとマダニの一部が皮膚内に残って化膿したり、マダニの体液を逆流させてしまったりするおそれがあるので、外科や皮膚科、救急科でマダニの除去をしてもらいましょう。
また、マダニに刺された後、数週間程度は体調の変化に注意をし、発熱等の症状が認められた場合は医療機関で診察を受けましょう。
直ちに病院に行くのが難しいとき
マダニは口器からセメント様物質を出して肌に固着していきます。
咬まれている時間が長くなれば長いほど感染症のリスクも上がってしまうので早急に病院へ行くことが望ましいです。
しかし、マダニを発見した時が休日や夜で直ちに病院を受診するのが難しかったり、現地で見つけた場合など咬まれてから時間が経っていないときは、自分で取る方が良いこともあります。
そのような時に役に立つのが『ティックツイスター』です。
これを用意しておけば、マダニを潰してしまうことなく自分で安全に取れる可能性が高くなります。
取った後は必ず消毒しましょう。
ティックツイスターを使っても取りづらい時は、無理矢理取らずにできるだけ早く病院へいきましょう。
また、自分で取った場合でも、受診することをおすすめします。
捕獲したマダニは、しばらくの間捨てないでください。
医療機関を受診することになった場合、持参すると感染症などの特定に繋がることがあります。




コメント